是什么让30岁的青年女性生命垂危?小小的皮肤感染切莫轻视。
30岁女性,因低血压、呼吸衰竭被送至医院。
【病例陈述】
患者入院前4天在家中滑倒,随即感后胸部疼痛,放射至前胸和下背部,口服对乙酰氨基酚不缓解。2天后就诊于急诊,疼痛主观评级为10级(10级为最高),呼吸和运动时加剧。同时诉食欲稍减,无恶心、呕吐或虚弱。体检:神态舒适,体温36.6摄氏度,血压102/59mmHg,脉率100bpm,呼吸18次/min,氧饱和度98%(吸空气时)。胸椎旁肌肉紧张伴痉挛,胸片和胸椎平片正常。予以肌注氨丁三醇并告知如果回家后疼痛不缓解立即返院。次日患者因疼痛持续赴外院,外院给予环苯扎林,羟考酮和对乙酰氨基酚后,患者再次回家。一位朋友在家中发现患者反应迟钝伴呻吟,于当日8pm呼叫了救护车,在途中给予纳洛酮无效果。
到达外院急诊室后,患者表现激动,失语,对刺激有反应。肛温39.6摄氏度,血压113/53mmHg,脉率156bpm,呼吸46次/min,吸空气氧饱和度83%。皮肤灰白,温暖,潮湿。前额和腹部皮肤有小水泡。颈软,左瞳孔直径5mm,右瞳孔直径4mm,双侧反射微弱。呼吸音强度减弱,无异常呼吸音,甲床紫绀,足底反射屈曲.余体检正常。经非储氧面罩予吸氧15L,肛塞对乙酰氨基酚,毒物筛查血清可及水杨酸,尿液分析检出阿片,余实验室检查结果见表一。予以静点3 安瓿碳酸氢钠,胸片提示弥漫肺部浸润,头颅CT报告正常。吸氧后氧饱和度81%,予以气管插管机械通气,静脉给予万古霉素和咪达唑仑。血压降至73/20mmHg,予去甲肾上腺素,生理盐水,追加2安瓿碳酸氢钠,血压短暂升至145/90mmHg,随即又降至112/20mmHg。入院2.5小时后,患者被转运至我院,当时静点哌拉西林+他唑巴坦,转运途中发生无脉电活动,经心肺复苏后脉搏恢复。
一个月前患者曾因3天来右小腿红、硬,痛性肿块就诊于我院急诊。当时检查体温正常,右侧胫前区上部红斑脓肿直径1.5cm,远侧循环,感觉、运动正常。于局麻下行无菌切开,脓血引流并培养。插入引流芯并以干敷料覆盖。同时开具了10天头孢氨苄(500mg一天四次),磺胺甲恶唑(2倍剂量,一天2次)的处方。2天后培养结果提示金黄色葡萄球菌,对苯唑西林,青霉素G,左氧氟沙星,红霉素耐药,对克林霉素,万古霉素,四环素,磺胺甲恶唑敏感。电话告知患者,患者并未开始服药并拒绝返院再次评估病情。患者说当日取了药并完成了10日疗程,感觉良好。患者独居,在办公室工作,不吸烟,不吸毒,不外出旅行,近期没有接触动物,无药物过敏史。
入院检查,患者无反应,末梢凉并有花斑。血压122/90mmHg,脉率141bpm,体温37.4摄氏度,呼吸30/min,机械通气。颈软,双肺呼气和吸气相均可闻及粗大罗音。心脏无杂音,腹胀,固定,未及脏器肿大。面部,颈部,胸部和腹部弥漫丘疹和脓疱,右小腿可见可见正在愈合的溃疡,直径约1cm,无红斑,捻发音或坏死。手足发凉并紫绀,手掌和脚掌没有病变。盆腔检查可及白色,浓厚并恶臭的阴道分泌物,没有阴道异物或宫内节育器。血清毒物筛查可及氧可酮,环苯扎比,尿液分析可及苯,三环抗抑郁药和对乙酰氨基酚,其余实验室检查见表一。心电图提示窦性心律142bpm,非特异性ST-T和T波改变。
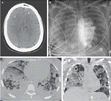
患者入院15分钟后血压降至74/56mmHg。放入中心静脉和桡动脉导管。静脉输入等张液体和去甲肾上腺素维持平均动脉压于65mmHg,给予甲氧苄啶-复方新诺明,无环鸟苷,应激剂量糖皮质激素,碳酸氢钠,葡萄糖酸钙,生理盐水,新鲜冰冻血浆,冷沉淀和白蛋白。脑CT平扫可见双侧额叶,顶叶,颞叶,枕叶多发弥漫高密度灶,很多位于灰白质交界处和胼胝体,位置与脑实质出血一致。另外还有环形低密度灶,提示水肿。胸部CT平扫提示弥漫双侧斑片状实变及毛玻璃样改变,伴小叶间隔增厚,右上叶及左下叶局灶空泡,双侧胸膜少量渗出。腹盆腔CT提示少量肝周积液,肝门区液体和软组织混杂密度提示轻度淋巴结病,右盆壁下部密度增高带提示血肿,腹腔未及气体或脓肿。
患者转入ICU。予以头孢曲松,克林霉素,美洛培南,庆大霉素,强力霉素,低氧血症,高碳酸血症,酸中毒,低血压恶化。双瞳孔固定扩大。与家属商议后停止复苏,患者入院不到12小时即告死亡。
【鉴别诊断】
先看影像学表现:
入院当日脑部CT提示轻微筛窦粘膜增厚和乳突气室,没有急性鼻窦炎的证据。轴向图像提示双侧额叶,顶叶,颞叶,枕叶多发弥漫高密度灶,很多位于灰白质交界处和胼胝体,位置与脑实质出血一致。另外还有环形低密度灶,提示水肿。鉴别诊断考虑脑部感染性栓子伴出血,出血性转移瘤如黑色素瘤,肾细胞癌,甲状腺癌或绒毛膜癌。入院当日胸部影像提示双侧弥漫含气空间和网状改变,双侧胸膜渗出。CT平扫更为明显,双侧肺广泛实变,实变区域呈毛玻璃样,伴肺叶间隔增厚。双肺还有小部分区域成为空腔。腹盆腔CT平扫提示肝门区液体与软组织密度,提示淋巴结肿大和腹水。肝周积液和临近右股静脉导管部位软组织密度提示血肿。没有盆腔脓肿的证据。不过这一结果说服力有限,因为扫描没有注射增强剂。
患者一个月前左腿受到社区获得性MRSA感染,这个既往健康的30岁女性在一个月后发生爆发性脓毒症,尽管经过积极治疗仍然死亡了,原因何在?
一、 脓毒症综合征
本例患者造成爆发性脓毒症的潜在原因包括肺炎链球菌,脑膜炎奈瑟菌,链球菌,化脓性链球菌,草绿色链球菌(特别是咽峡炎链球菌),肠球菌,梭状芽胞杆菌,革兰阴性杆菌,念珠菌或其他真菌,耐甲氧西林金黄色葡萄球菌(MRSA)。肺炎链球菌能造成爆发性脓毒症,但除了血清型3,很少造成空洞型肺炎。另外,本例患者肺炎是继发于菌血症的蔓延。脑膜炎奈瑟菌能造成肺炎和爆发性脓毒症,但皮疹与脑膜炎球菌血症并不一致,且此菌一般并不造成空洞型肺炎。化脓性链球菌能造成爆发性脓毒症和肺损害,以及早期胸膜渗出,就如同本例表现,因此不能除外。草绿色链球菌(特别是咽峡炎链球菌)能导致多发脓肿,但较少发生爆发性脓毒症。肠球菌和梭状芽胞杆菌很少感染肺部。革兰阴性杆菌缺乏明确来源,念珠菌更不像。
二、 金葡菌感染
剩下的金葡菌最像本例感染的原因。金葡菌肺炎经常伴随早期空洞。患者脑部多发损害,可能来源于转移性脓肿或者急性左侧细菌性心内膜炎。感染性肺栓塞更常见于右侧心内膜炎。右髂血管附近的病变可能源于化脓性盆腔血栓,因此,感染性肺栓塞也可以解释。金葡菌血症可以造成皮肤损害,因此,临床证据强烈提示空洞型肺炎和爆发性脓毒症源于MRSA感染,并造成包括脑在内的全身多发的感染性栓子或转移性脓肿。
三、 金葡菌的致病因子
细胞壁作为粘附因子使微生物绑定并穿透人类细胞,酶便于侵入组织,多肽毒素破坏细胞膜并能作为超抗原。内毒素和表皮剥脱素能活化T淋巴细胞,导致细胞因子释放并引起发热,低血压,皮肤损害,休克多器官衰竭并死亡。超抗原促使爆发性脓毒症与本例情况十分相似。毒性因子的产生受某些调控系统控制,如agr。
四、 社区获得性MRSA
本例患者是社区获得性MRSA感染。过去十年,这类感染逐渐增多。这些患者如何感染上的呢?美国第一例报告于1999年,是一个美国本地乡村孩子。其后不久,MRSA在男同性恋,监狱,接触性运动参与者中爆发。到2005年,63-76%的社区获得性金葡菌感染为MRSA。随着感染率升高,新的综合症出现了。患者主要发生皮肤和软组织感染。更多的严重感染包括坏死性筋膜炎,化脓性肌炎,四肢感染性血栓,“盆腔综合征”:感染性髋关节炎,骨盆骨髓炎和感染性盆腔静脉血栓,aterhouse–Friderichsen综合征,快速进展的坏死性肺炎——对于本例是致命的。90-95%的门诊病人分离出一种特殊的克隆系(USA300),很可能是本例患者所感染的病原。目前尚无研究说明为什么社区获得性MRSA感染在一些患者身上表现较轻微,而在另一些患者身上却是致命的。对于金葡菌,抑制细胞蛋白合成的药物如克林霉素或利奈唑胺能够降低毒素产生,对社区获得性MRSA感染具有治疗作用。
总结:患者死于社区获得性MRSA感染。
【病理】
血,尿,鼻拭子培养检出MRSA:USA300,0047亚型
提问:肌痛常见于脑膜炎球菌感染。患者肌痛是否与脓毒症相关?
回答:有可能。肌痛是肌肉对细菌血症播散的抵抗。本患者是否有早期化脓性肌炎?
尽管社区获得性MRSA的典型表现是局限性皮肤损害,但系统性全身感染也有可能在看似成功的治疗后发生。尤其当有皮肤感染史,局限性肌肉骨骼痛快速蔓延时要想到社区获得性MRSA感染导致脓毒症的可能性。
【病理诊断】
社区获得性MRSA感染,种系:USA300-0047,PVL阳性
本文来源:《新英格兰医学杂志》2011-1-20 MGH的病例报道
Case 2-2011 — A 30-Year-Old Woman with Shock after Treatment of a Furuncle
Robert C. Moellering, Jr., M.D., Gerald F. Abbott, M.D., and Mary Jane Ferraro, Ph.D., M.P.H.
N Engl J Med 2011; 364:266-275January 20, 2011